Quels sont les moyens de remplacer une dent manquante (ou des dents manquantes) ?
Il existe 3 solutions :
- L’appareil amovible
- Le bridge qui est un pont entre les 2 dents qui entourent la perte dentaire et qui nécessite de tailler les dents en question voir de les dévitaliser
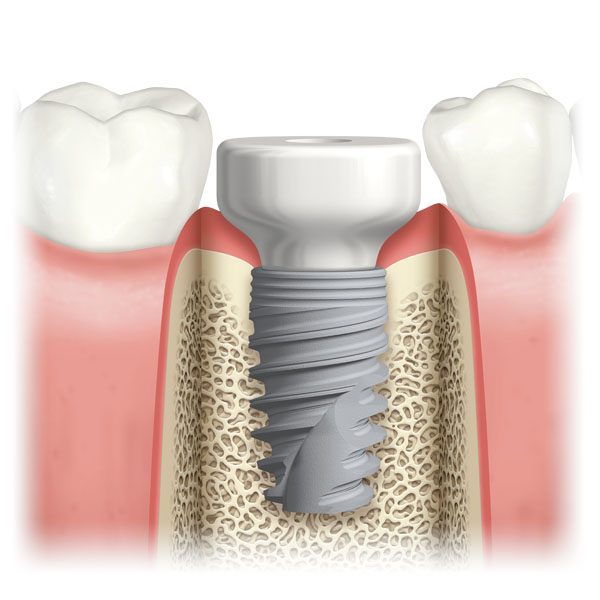
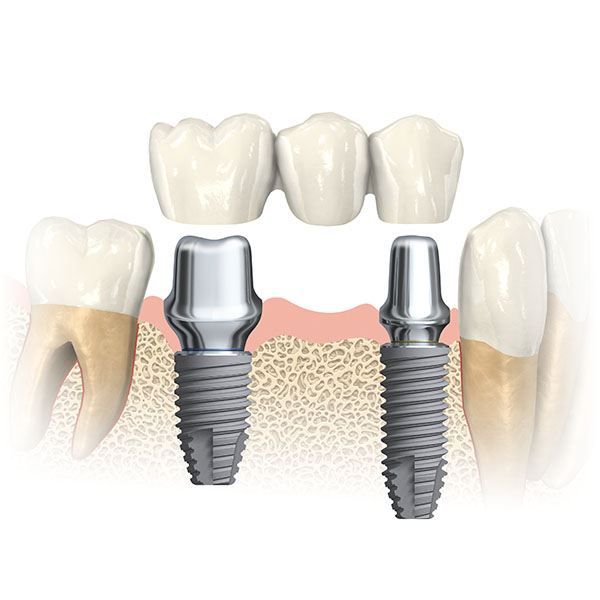
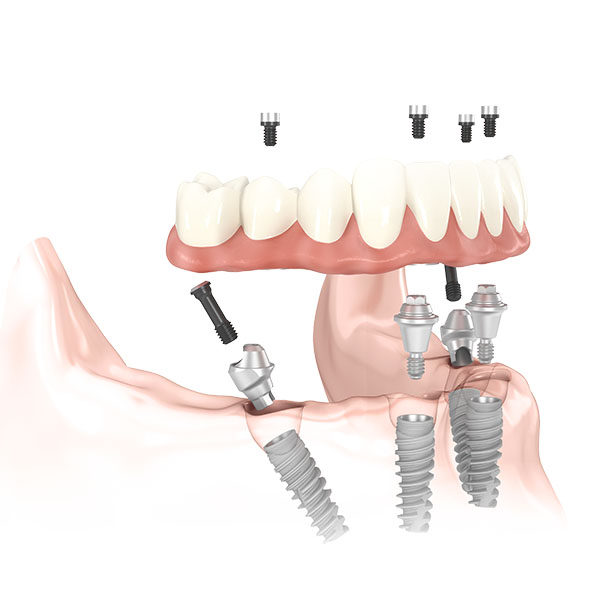
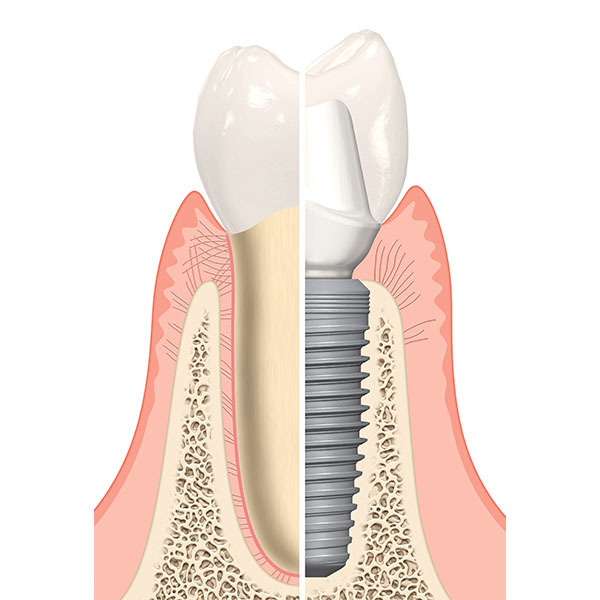
- L’implant dentaire qui est une solution fixe et qui n’abîme pas les dents adjacentes. Il permet de remplacer une dent manquante, toutes les dents d’une mâchoire ou de stabiliser un appareil amovible qui ne tient pas suffisamment.
Qu’est-ce qu’un implant ?
Un implant est une « cheville » en titane qui remplace la racine de la dent manquante et permet de maintenir une couronne ou dent prothétique.
Peut-on toujours mettre un implant ?
Il existe des contre-indications à la mise en place des implants mais elles sont rares :
- La prise de biphosphonates dans le cadre d’ostéoporose ou de traitements de cancer
- Un diabète non équilibré
- Une bruxomanie importante (ou serrage de dents anormal).
Il faut cependant avoir une bonne hygiène et il est préférable de ne pas fumer.
Votre chirurgien vérifiera également que le volume osseux soit suffisant pour mettre un ou des implants. S’il manque du volume osseux, il est souvent possible de faire une greffe osseuse avant ou en même temps que la pose de l’implant.
Fumeurs, attention !
Le fait de fumer constitue un risque d’échec accru après la pose d’implants. L’arrêt du tabac est un préalable vivement souhaitable à tout traitement implantaire.
Un bilan pré-opératoire est-il nécessaire ?
Votre chirurgien vous examinera et recherchera vos antécédents médicaux et votre traitement actuel. Il aura besoin dans également d’examens complémentaires tels que le panoramique dentaire et un examen en 3D ou cone beam.
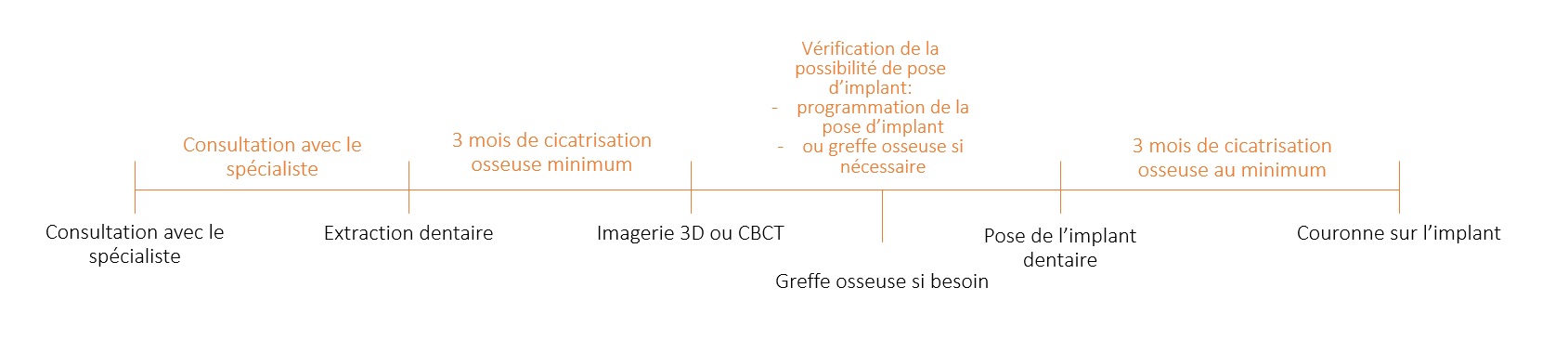
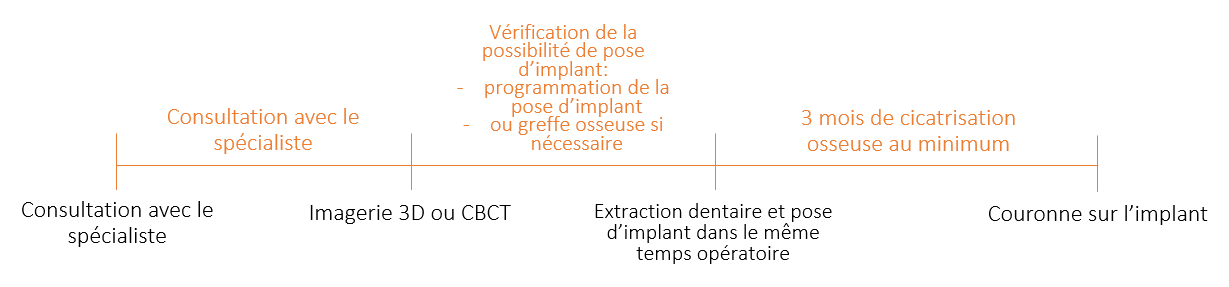
Quelles sont les étapes du remplacement de la dent ?
Le plan de traitement classique et le plus habituel est :
Dans certains cas le plan de traitement peut être raccourci (parlez-en à votre chirurgien) :
Combien cela coûte-t-il ?
La pose des implants n’est pas prise en charge par l’Assurance Maladie et ne peut donner lieu à délivrance d’un arrêt de travail, que ce soit par le chirurgien ou par le médecin traitant.
La partie prothétique (c’est-à-dire la dent fixée sur l’implant) est en revanche prise en charge partiellement par l’Assurance Maladie et/ou les Complémentaires.
Certaines Assurances Santé Complémentaires prennent en charge tout ou partie de la pose des implants.
Un devis vous sera remis lors de la consultation par votre chirurgien maxillo-facial, celui-ci s’additionnera au devis de votre chirurgien-dentiste qui fera la partie prothétique (c’est à dire les dents)
Technique de mise en place – Durée de présence à la clinique
L’intervention a lieu dans une salle d’opération adaptée à cette technique. Les conditions d’asepsie (le niveau de stérilité) de la salle est le même que celui nécessaire aux interventions de chirurgie buccale comme par exemple les extractions des dents de sagesse.
L’anesthésie locale est la plus fréquemment utilisée, car l’intervention n’est pas douloureuse. Le patient peut donc repartir directement après l’intervention et la radiographie de contrôle lorsqu’elle est prescrite.
Toutefois, en cas de pose d’un très grand nombre d’implants ou si le patient préfère au contraire ne pas se rendre compte du déroulement de l’intervention, un sédatif puissant peut être utilisé, voire même une anesthésie générale, ces deux derniers cas justifiant la présence d’un médecin Anesthésiste et une hospitalisation qui peut durer une demi-journée, voire une nuit.
Quelles sont les suites opératoires à prévoir ?
Les suites de la pose d’implant(s) sont généralement très simples :
- peu douloureuses et facilement maîtrisées par les antalgiques (médicaments contre la douleur).
- léger œdème (gonflement des joues) peut apparaître, durant quelques jours.
- ecchymoses (bleus) sont rares, mais peuvent également se rencontrer et disparaître en quelques jours.
Usuellement, la pose d’implants n’empêche pas, dès le lendemain, la reprise des activités habituelles. L’alimentation reste normale, mais sans aucun appui sur la zone implantée, sous peine de risquer la perte de l’implant.
Le patient doit être revu en post-opératoire, habituellement dans la semaine ou la quinzaine suivant la pose implantaire. Les fils de sutures sont résorbables.
Des consignes d’hygiène post-opératoire très strictes sont données au patient, qui doivent être impérativement respectées, car leur non-respect favorise la perte de l’implant.
La cicatrisation de l’os autour de l’implant ou ostéointégration dure de 3 à 6 mois après la mise en place de l’implant. Durant cette période, il est possible de mettre un appareil dentaire pour camoufler la perte dentaire, sans que celui-ci n’appuie sur l’implant.
Cas particuliers liés au manque d’os – Greffe osseuse :
Lorsque le volume osseux est insuffisant pour poser l’implant, une greffe osseuse peut être nécessaire.
En fonction des situation, l’os peut avoir diverses origines :
- os du patient (celui ci peut être pris à l’emplacement des dents de sagesse, sur le menton ou rarement sur l’os du bassin ou du crâne)
- os d’origine animal (origine bovine, porcine ou équine)
- os d’origine humaine (celui ci est prélevé à partir des têtes fémorales des patients opérés d’une prothèse totale de hanche). Tous les os sont traités de façon à ne conserver que la trame minérale de l’os, les cellules et les protéines sont éliminées par les divers traitements.
- os synthétique
Les implants sont-ils fiables ?
La fiabilité des systèmes implantaires est très grande (succès dans plus de 90% des cas). Des complications peuvent néanmoins apparaître, que nous expliquerons plus loin dans un chapitre particulier.
Quelles sont les complications possibles des implants dentaires ?
- Absence d’ostéo-intégration : Malgré toutes les précautions, il arrive que des implants ne soient pas ostéo-intégrés. Dans ces cas, on est obligé d’enlever l’implant, mais il est possible, si le patient le souhaite, de faire une nouvelle tentative, après quelques semaines. Cette nouvelle pose garde le même potentiel de succès que la première, mais peut nécessiter le renfort de l’os de la mâchoire (cf. § Reconstructions alvéolaires ci-dessus).
- Infection péri-implantaire : L’infection autour de l’implant (ou péri-implantite) est la complication principale. Fort heureusement rare, elle se traduit par une mobilité de l’implant, qui nécessite sa dépose et le curetage de son site, ainsi qu’un traitement antibiotique pour permettre la guérison osseuse. Une nouvelle pose est également envisageable, mais dans des conditions souvent moins favorables.
- Bris de l’implant : Lorsque les forces mises en jeu sur la couronne de l’implant sont trop importantes, des fractures peuvent survenir, le plus souvent au niveau du col de l’implant, mais parfois sur la couronne ou sur le corps implantaire. Il convient alors de déposer l’implant fracturé et de revoir la disposition des charges lors de la mastication. Une fois ces forces équilibrées ou mieux réparties, un nouvel implant peut éventuellement être reposé après retrait de l’implant fracturé.
Que faut-il apporter lors de la première consultation avec le chirurgien maxillo-facial ?
- Le courrier du praticien qui vous adresse
- Les radiographies (panoramique dentaire, téléradiographie de face et de profil). Celles-ci pourront être réalisées à la clinique Jules Verne en amont de la consultation.
- Les moulages d’études les plus récents
Plusieurs consultations avec votre chirurgien précèderont l’intervention. Elles ont pour objectifs de vous informer au déroulement de celle-ci.
N’hésitez pas à poser vos questions pendant ces différentes consultations.

Chirurgie orthognathique
Chirurgie orthognathique
Rétablir une bonne occlusion dentaire et à améliorer l’harmonie du visage.

Chirurgie implantaire et pré-implantaire
Chirurgie implantaire et pré-implantaire
Pallier l’absence d’une dent, de plusieurs dents ou de stabiliser un appareil dentaire
Chirurgie orale
Chirurgie orale
Avulsions dents de sagesse, dégagements dentaires, extractions dentaires, résections apicales, pathologies des muqueuses buccales

Dysfonctionnements temporo-mandibulaires
Dysfonctionnements temporo-mandibulaires
Prise en charge des bruits articulaires, limitation d’amplitudes articulaires, douleurs

Apnées obstructives du sommeil
Apnées obstructives du sommeil
Ronflements nocturnes handicapants ou syndrome d’apnée obstructif du sommeil